La vaccination contre les papillomavirus : un débat sur des bases irrationnelles
Publié en ligne le 30 novembre 2019 - Vaccination -
Il existe plus de 170 types de papillomavirus infectant les humains, et les infections sont généralement transmises sexuellement. L’organisme s’en débarrasse spontanément dans la plupart des cas, mais l’infection par les HPV-6 ou HPV-11 peut donner des condylomes anogénitaux (parfois appelés verrues génitales ou crêtes de coq) et l’infection persistante par d’autres types d’HPV 1 peut conduire à un cancer (HPV oncogènes). Les infections par les HPV oncogènes augmentent le risque de cancers localisés sur le col de l’utérus, la bouche, l’oropharynx et le larynx, l’anus, la vulve et le vagin, et le pénis. En France, on estime que 6 300 cancers diagnostiqués en 2015 étaient attribuables aux infections par les papillomavirus (4 600 chez les femmes et 1 700 chez les hommes), dont 2 900 cancers du col, 1 700 cancers de la bouche, de l’oropharynx et du larynx, 1 500 cancers de l’anus, 180 cancers de la vulve et du vagin et 90 cancers du pénis [1].
La vaccination contre les papillomavirus
On dispose depuis 2007 de deux vaccins, l’un bivalent contre les HPV 16 et 18 (Cervarix) et l’autre quadrivalent contre les HPV 6, 11, 16 et 18 (Gardasil) et, depuis 2018, d’un vaccin nonavalent contre les HPV 6, 11, 16, 18, 31, 33, 45, 52 et 58 (Gardasil-9). Les types 16 et 18 sont responsables de 71 % des cancers du col de l’utérus dans le monde, de 60 % des cancers du vagin et de 40 % des cancers de la vulve 2. Si l’on y ajoute les types 31, 33, 45, 52 et 58, ce sont 90 % des cancers du col de l’utérus qui sont concernés [2, 3].
En France, la vaccination est recommandée et remboursée pour les filles de 11 à 14 ans (avec un rattrapage possible jusqu’à 19 ans) et pour les patients immunodéprimés. Les filles sont vaccinées en priorité parce qu’elles sont les principales victimes des conséquences de l’infection. De plus, en les vaccinant, on protège indirectement les hommes des cancers et des condylomes anogénitaux causés par les papillomavirus dans la mesure où les filles ne leur transmettront plus ces virus – on parle d’immunisation collective. Mais ceux des hommes qui ont des rapports sexuels avec des hommes ne sont pas protégés par la vaccination des filles, leur vaccination est donc aussi recommandée et remboursée [2].
La vaccination contre les HPV 6 et 11 réduit les risques de verrues génitales [2]. Il est encore trop tôt pour voir l’effet sur les risques de cancer de la vaccination contre les virus oncogènes.
En 2019, 92 pays ont introduit la vaccination contre les papillomavirus dans leur programme national et, en 2017, la proportion de jeunes filles vaccinées était de 87 % au Portugal, 86 % au Royaume-Uni, 80 % en Suède, 78 % en Australie… et seulement 21 % en France [4].
Faut-il aussi vacciner les garçons ? En 2017, onze pays dont l’Australie avaient choisi de vacciner aussi tous les garçons, contrairement par exemple au Royaume-Uni ou à la France. Les arguments pour ne pas vacciner les garçons sont de deux ordres : la plupart seront protégés par la vaccination des filles et le coût est à peu près divisé par deux. Les arguments pour vacciner tous les garçons est que le programme est plus simple et que leur vaccination protège aussi les filles. L’expérience de la vaccination contre l’hépatite B, qui a commencé en vaccinant seulement les populations à risque, a montré l’inefficacité de cette politique comparée à la vaccination universelle [5].
L’opposition à la vaccination
Examinons quelques arguments souvent opposés aux recommandations de vaccination contre les virus HPV.
Il ne serait pas formellement démontré que la vaccination réduit l’incidence du cancer du col de l’utérus
Cet argument est avancé par la plupart des opposants à la vaccination. Il est vrai que la réduction de l’incidence du cancer invasif de l’utérus n’a pas encore été démontrée. Le vaccin n’est disponible que depuis 2007. Or on vaccine les filles entre 11 et 14 ans et les cancers du col ne sont pas diagnostiqués avant l’âge de 25 ans, il est donc trop tôt pour voir les conséquences de la vaccination sur la fréquence du cancer du col.
Cependant on peut déjà mesurer les effets de la vaccination sur la fréquence des infections par les papillomavirus contre lesquels on vaccine, sur la fréquence des condylomes et sur la fréquence des lésions précancéreuses.
En Australie, les filles de 12 à 13 ans ont été vaccinées gratuitement depuis 2007, par le vaccin quadrivalent jusqu’en 2017 et par le vaccin nonavalent depuis 2018. Le même programme de vaccination a été étendu aux garçons du même âge en 2013. En 2016, 79 % des filles de 15 ans et 73 % des garçons du même âge avaient été vaccinés (depuis, la proportion de la population vaccinée a encore augmenté). En conséquence, la prévalence de l’infection (nombre de cas dans une population à un moment donné) par les papillomavirus des types inclus dans le vaccin quadrivalent était passée, chez les femmes de 18 à 24 ans, de 23 % en 2005-2007 à 1,5 % en 2015 [6].
Au Royaume-Uni, plus de 10 millions de doses du vaccin quadrivalent ont été administrées entre 2008 et 2018 et, en 2018, 80 % des femmes de 15 à 24 ans étaient vaccinées. Depuis l’introduction de la vaccination, la fréquence des infections par les types 16 et 18 en Angleterre a diminué de 86 %. Le vaccin quadrivalent protège aussi contre les verrues génitales dues aux types 6 et 11, et entre 2009 et 2017, la fréquence des condylomes a baissé de 90 % chez les filles de 15 à 17 ans et de 70 % chez les garçons du même âge, ce qui confirme l’effet bénéfique de la vaccination des filles sur les garçons [7].
On peut aussi déjà, dans de nombreux pays, voir l’effet de la vaccination sur la fréquence des lésions précancéreuses du col de l’utérus (appelées dysplasies) [8]. Une étude récente faite en Écosse a notamment montré que la vaccination a réduit de 89 % la fréquence des états précancéreux les plus sérieux du col de l’utérus (dit de grade 3) [9].
Protéger contre une infection qui est une cause de cancer doit réduire la fréquence de ce cancer, c’est une quasi-certitude, et l’Australie pourrait être le premier pays à éliminer le cancer du col de l’utérus [10]. De la même manière, en vaccinant massivement les enfants contre l’hépatite B, on a observé treize ans après une baisse considérable de la fréquence du cancer du foie chez les enfants [11] et plus tard chez les adultes [12]
L’augmentation de l’incidence du cancer du col de l’utérus dans certains pays malgré l’introduction de la vaccination démontrerait son inefficacité, voire sa toxicité
En France, ces propos sont propagés notamment par Gérard Bapt, médecin et ancien député socialiste qui s’est adressé aux autorités de santé et par les Delépine sur leur site. Selon eux, dans quatre pays (Australie, Grande-Bretagne, Norvège et Suède) où ont été effectuées des campagnes de vaccination, « les incidences de cancer invasif […] repartent à la hausse » [13].
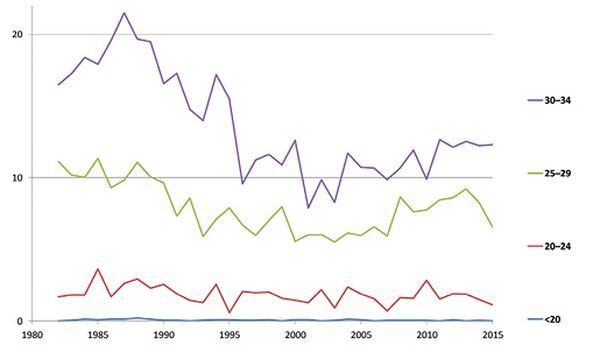
Australie
Source des données : AIHW Australian Cancer Database 2012.
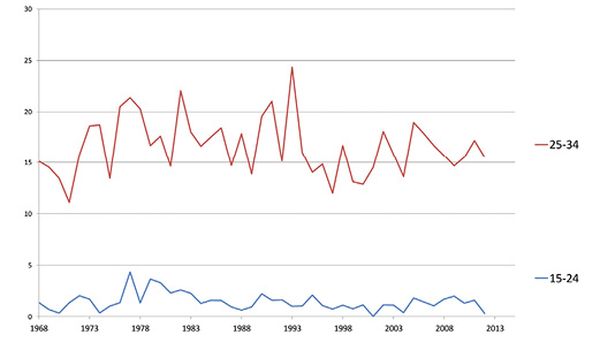
Norvège
Source des données : Global Cancer Observatory, sur www.iarc.fr
En Australie et en Norvège, on n’observe pas d’augmentation chez les femmes jeunes (figure 1). En Grande Bretagne, une hausse de l’incidence du cancer du col a été observée dans la tranche d’âge de 20 à 24 ans 3, mais elle est attribuable à un changement de l’âge du début du dépistage qui est passé de 20 ans à 24,5 ans, ce qui a entraîné un accroissement des premiers dépistages à 24,5 ans, et seule la fréquence des cancers les moins étendus a augmenté [14].
L’affirmation d’une augmentation de l’incidence du cancer du col en Suède trouve sa source dans un article publié dans l’Indian Journal of Medical Ethics en 2018 et rétracté depuis [15]. Son auteur anonyme, publiant sous le pseudonyme de Lars Andersson, prétendait faire partie du personnel d’un institut de recherche suédois très renommé (Karolinska Institutet), appartenance démentie par cet institut [16].
Les vaccins ne protègeraient que contre un nombre limité de types de papillomavirus
Gérard Bapt annonce que le vaccin serait sans intérêt car n’agissant que sur 9 types de papillomavirus sur les 170 existants [17]. Il est vrai que les deux premiers vaccins ne protègent que contre deux types de papillomavirus oncogènes (l’un protégeant en plus contre deux types responsables de condylomes bénins), mais ces deux types sont responsables de 71 % des cancers du col de l’utérus [2], et le vaccin nonavalent plus récent protège contre les types responsables de 90 % de ces cancers. Eviter 71 % des cancers du col utérin représentait déjà un progrès important, en éviter 90 % est encore mieux, les infections par les papillomavirus causent 1 100 décès par cancer du col de l’utérus chaque année en France. Il faut d’ailleurs prendre en compte l’ensemble des localisations de cancer associées aux infections par les papillomavirus et étudier le nombre de cas plutôt que le nombre de décès, car le but de la vaccination est d’éviter la maladie, et pas seulement de réduire la mortalité. Eviter 71 % à 90 % des plus de 6 000 cas annuels de ces cancers en France est un objectif de santé publique important. Réduire considérablement le nombre des traitements chirurgicaux des lésions précancéreuses de haut grade (35 000 conisations 4 par an [18]), de traitements par laser des lésions précancéreuses de bas grade (très douloureux), et les conséquences délétères de ces traitements est aussi un objectif de santé publique.

Le dépistage serait suffisamment efficace et donc la vaccination serait inutile
Gérard Bapt déclare : « Je ne vois pas l’intérêt de vacciner systématiquement toutes les jeunes filles [avec] un vaccin qui ne dispenserait pas de la surveillance par frottis » [17]. Et l’appel des 15 veut aussi que l’on donne la priorité au dépistage [19].
On ne dépiste que le cancer du col de l’utérus, qui représente moins de la moitié des cancers attribuables aux papillomavirus (2 900 sur 6 300). De plus, contrairement à la vaccination, le dépistage ne prévient pas la maladie mais avance son diagnostic et améliore le pronostic. Or il vaut mieux prévenir que guérir. Par ailleurs, les femmes les plus pauvres et les moins éduquées qui présentent souvent un plus grand risque de cancer du col sont celles qui participent le moins au dépistage organisé. La vaccination des adolescentes réduit donc les inégalités sociales de santé.
Cependant, la vaccination des filles entre 12 et 13 ans ne supprime pas la nécessité du dépistage du cancer du col, d’une part parce qu’aujourd’hui, les femmes invitées au dépistage organisé ont entre 25 et 65 ans et n’ont pas été vaccinées (il est trop tard pour le faire parce que la plupart ont déjà été exposées aux papillomavirus les plus fréquents), et d’autre part parce que la vaccination ne protège pas de tous les types de papillomavirus oncogènes.
Les effets indésirables de la vaccination contre les papillomavirus seraient trop importants
Ce sujet donne lieu à beaucoup de désinformation. Naturellement, quand on vaccine des millions de personnes, il arrive que l’on diagnostique des maladies graves chez des personnes qui, par ailleurs, viennent d’être vaccinées. Ainsi, à la suite du diagnostic d’un cas de sclérose en plaque chez une personne peu après sa vaccination contre le virus de l’hépatite B, ce vaccin a été considéré par beaucoup comme la cause de scléroses en plaque. La comparaison de la fréquence de cette maladie chez des milliers de personnes vaccinées et chez des milliers de personnes non vaccinées a infirmé cette rumeur [20].
Des millions de personnes ont été vaccinées contre le HPV, et les seuls problèmes constatés sont des réactions au point d’injection et des douleurs musculaires [21]. On a également signalé des réactions allergiques. Une étude réalisée par l’Agence nationale de la sécurité des médicaments et l’Assurance maladie a comparé les risques de maladies auto-immunes chez 840 000 filles de 13 à 16 ans ayant été vaccinées contre le HPV et chez 1 400 000 filles du même âge non vaccinées [22]. Elle ne montre aucune augmentation du risque de survenue de l’ensemble des maladies auto-immunes avec la vaccination, mais elle détecte une augmentation du risque de syndrome de Guillain-Barré correspondant à un à deux cas pour 100 000 filles vaccinées (le syndrome de Guillain-Barré est une maladie auto-immune qui provoque une atteinte du système nerveux périphérique). Ce résultat peut être considéré comme un faux positif, conséquence de tests statistiques multiples, dans la mesure où il n’a été observé dans aucune autre étude [20].
Les trois vaccins contiennent de l’aluminium, cause d’effets indésirables
L’aluminium est utilisé dans de nombreux vaccins depuis très longtemps, et l’information que cet aluminium a des conséquences néfastes n’a jamais été validée. Une équipe de Créteil a bâti sa réputation sur la myofasciite à macrophage, coïncidence entre des symptômes divers et le fait d’avoir été vacciné ; cette coïncidence ne prouve rien [23] car il n’existe aucune preuve d’une association entre la vaccination et l’ensemble des plaintes regroupées sous le nom de myofasciite à macrophages. On a aussi attribué à l’aluminium de certains vaccins, sans la moindre preuve, l’augmentation de la fréquence de l’autisme.
La vaccination coûterait trop cher
Le coût de la prévention de plusieurs milliers de cancer chaque année doit être mis en balance avec le coût de leur traitement. Le prix est extraordinairement variable selon le pays et l’organisation du programme. En 2017, une dose du vaccin bivalent coûtait 4,55 $ à travers le programme Gavi de l’Unicef dans les pays à revenu moyen, et une dose du vaccin nonavalent coûtait en moyenne 91 $ dans les pays à haut revenu [24]. De nombreux pays considèrent que le rapport bénéfice-risque justifie de prendre en charge cette vaccination, et les pays à revenu moindre peuvent bénéficier de prix négociés. En France, le coût de la prise en charge des cancers dus aux HPV est de 240 millions d’euros par an [25], ce qui permet de vacciner une génération par an (il y a environ 800 000 naissances annuelles) à raison de 300 € la vaccination, ce qui couvre l’achat de deux doses de vaccin et le coût de l’organisation.
Les vaccins rapportant beaucoup d’argent à l’industrie, les avis des experts sont suspects s’ils travaillent avec ces industriels
Cet argument est avancé dans tous les débats et notamment dans le domaine médical, chaque parti accusant l’autre de malhonnêteté intellectuelle, voire de malhonnêteté tout court. Une politique vaccinale doit reposer sur des bases rationnelles, le plus important étant de rassembler les informations disponibles, de les étudier et de les comprendre.
1 | Shield KD et al., “New cancer cases in France in 2015 attributable to infectious agents : a systematic review and meta-analysis”, Eur J Epidemiol, 2018, 33 :263-274.
2 | De Vuyst H et al., “Prevalence and type distribution of human papillomavirus in carcinoma and intraepithelial neoplasia of the vulva, vagina and anus : a meta-analysis”, International Journal of Cancer, 2009, 124 :1626-36.
3 | OMS, « Vaccins contre les papillomavirus humains », note de synthèse, mai 2017. Sur apps.who.int
4 | “Vaccine in National Immunization Programme. Update”, février 2019. Sur who.int
5 | Stanley M, “Tumour virus vaccines : hepatitis B virus and human papillomavirus”, Phil. Trans. R. Soc., 2017, B 372 :20160268.
6 | Machalek DA et al., “Very low prevalence of vaccine human papillomavirus types among 18- to 35-year old Australian women 9 years following implementation of vaccination”, J Infect Dis, 2018, 217 :1590-1600.
7 | “Ten years on since the start of the HPV vaccine programme – what impact is it having ?”, 18 juin 2018. Sur publichealthmatters.blog.gov.uk
8 | Garland SM et al., “Impact and effectiveness of the quadrivalent human papillomavirus vaccine : a systematic review of ten years of real-world experience”, Clin Infect Dis, 2016, 63 :519-527.
9 | Palmer T et al., “Prevalence of cervical disease at age 20 after immunisation with bivalent HPV vaccine at age 12-13 in Scotland : retrospective population study”, BMJ, 2019, 365 :l1161.
10 | “Australia could become first country to eradicate cervical cancer”, The Guardian, 4 mars 2018. Sur theguardian.com
11 | Chang M et al., “Universal hepatitis B vaccination in Taiwan and the incidence of hepatocellular carcinoma in children. Taiwan Childhood Hepatoma Study Group”, N Engl J Med, 1997, 336 :1855-9.
12 | Chang MH et al, “Decreased incidence of hepatocellular carcinoma in hepatitis B vaccines : a 20-year follow-up study”, J Natl Cancer Inst, 2009, 101 :1348-1355.
13 | Zimmer AC, « Polémique. Le vaccin anti-HPV favoriserait-il le cancer ? », L’Humanité, 18 avril 2019. Sur humanite.fr
14 | Castanon A, Sasieni P, “Is the recent increase in cervical cancer in women aged 20–24 years in England a cause for concern ?”, Preventive Medicine, 2018,107 :21-28.
15 | Lars Andersson L, “RETRACTED – Increased incidence of cervical cancer in Sweden : Possible link with HPV vaccination”, Indian Journal of Medical Ethics, 30 avril 2018.
16 | “Information about a HPV vaccine study published in the Indian Journal of Medical Ethics”, mai 2018. Site du Karolinska Institutet ke.se
17 | « Papillomavirus : “Un débat doit s’ouvrir sur la vaccination”, selon Gérard Bapt, ancien député », La Dépêche, 6 décembre 2018. Sur ladepeche.fr
18 | Rousseau S et al., « Vaccination contre les HPV : un enjeu de la prévention des cancers ». La Revue du Praticien, 2019, 69 :529-534.
19 | « Nous, médecins et pharmaciens indépendants de l’industrie pharmaceutique dénonçons l’“appel des 50” au nom de l’intégrité et de la raison ». Sur upgcs.org
20 | OMS, “The Global Advisory Committee on Vaccine Safety rejects association between Hepatitis B vaccination and multiple sclerosis (MS)”, novembre 2002. Sur who.int
21 | OMS, "Réunion du Comité consultatif mondial pour la sécurité des vaccins", 7-8 juin 2017. Sur apps.who.int
22 | Agence nationale de sécurité du médicament et des produits de santé, « Vaccins anti- HPV et risque de maladies auto-immunes : étude pharmaco-épidémiologique », 2015. Sur ansm.sante.fr
23 | OMS, “Global Vaccine Safety. Macrophagic myofasciitis and aluminium-containing vaccines”. Sur who.int
24 | OMS, “Global market study. HPV”, septembre 2018. Sur who.int
25 | Borget I et al., “Economic burden of HPV-related cancers in France->https://www.ncbi.nlm.nih.gov/pubmed/21616117]”, Vaccine, 2011, 29 :5245-9.
1 HPV-16, 18, 31, 33, 35, 45, 51, 52, 56, 58, 59, 68.
2 Ces deux types, 16 et 18, sont également associés à 85 % des cancers de la tête et du cou liés aux papillomavirus et à 87 % des cas de cancers de l’anus liés aux papillomavirus.
3 Cette tranche d’âge inclut les femmes de 24,5 ans, car une personne a 24 ans jusqu’à la veille de son 25eanniversaire.
4 Intervention chirurgicale consistant à enlever une partie du col de l’utérus.
Publié dans le n° 329 de la revue
Partager cet article
L' auteur

Catherine Hill
Catherine Hill est épidémiologiste et biostatisticienne, spécialiste de l’étude de la fréquence et des causes du (…)
Plus d'informationsVaccination
Vaccins : science, doutes et espoirs
Le 20 avril 2021
L’hésitation vaccinale chez les professionnels de santé
Le 11 février 2023
La vaccination favorise-t-elle l’apparition de variants ?
Le 24 août 2022
Le fléau de la falsification des vaccins
Le 1er mai 2022